1. Tổng quan
Hẹp thực quản do nhiều nguyên nhân gây ra và được chia thành nhiều loại như hẹp lành tính hoặc ác tính, trong thực quản hoặc ngoài thực quản. Cụ thể:
- Hẹp thực quản lành tính do hình thành mô Sẹo ở trong thực quản;
- Viêm Trào ngược dạ dày thực quản tái đi tái lại nhiều lần, làm thực quản tổn thương không phục hồi và dần hình thành mô sẹo;
- Hẹp tắc thực quản bẩm sinh trong tuần thứ 4 thai kỳ, có thể là do gen;
- Hẹp thực quản ác tính do ung thư hoặc Khối u ác tính chèn ép và gây hẹp lòng thực quản;
- Hẹp thực quản còn có thể là biến chứng của: Xạ trị vào ngực hoặc cổ, Bỏng thực quản, lưu sonde dạ dày dài ngày gây loét thực quản, Chấn thương do nội soi, sau điều trị Giãn tĩnh mạch thực quản, hoặc do co thắt tâm vị,...
Hiện nay, kỹ thuật dùng Nội soi ống mềm để can thiệp tái lập lưu thông thực quản được ứng dụng khá rộng rãi trong điều trị hẹp tắc thực quản. Tuy nhiên, đây vẫn là một kỹ thuật có tính xâm nhập sâu, nhất là trong trường hợp bệnh nhân bị suy kiệt hoặc không thể hợp tác, hay phải gây mê toàn thân. Thậm chí có một số ít ca ống soi không qua được vị trí hẹp, do đó không thể thực hiện thành công.
Điều trị lập lại lưu thông cho ống tiêu hóa bằng điện quang đã được ứng dụng tại nhiều nước trên thế giới. Theo định nghĩa, hệ thống chụp mạch máu số hóa xóa nền (DSA) là phương pháp chẩn đoán kết hợp giữa chụp X-quang và xử lý hình ảnh số để chụp mạch trong cơ thể. Những ưu điểm nổi bật của phương pháp này dưới hướng dẫn chụp số hóa xóa nền là:
- Xâm nhập tối thiểu;
- Không cần gây mê toàn thân;
- Các dụng cụ cần thiết có kích thước rất nhỏ nên dễ thành công khi đi qua chỗ hẹp;
- Ít biến chứng;
- Hỗ trợ tốt cho những người không còn chỉ định mổ hoặc đã phẫu thuật.
2. Khi nào cần chụp số hóa xóa nền? 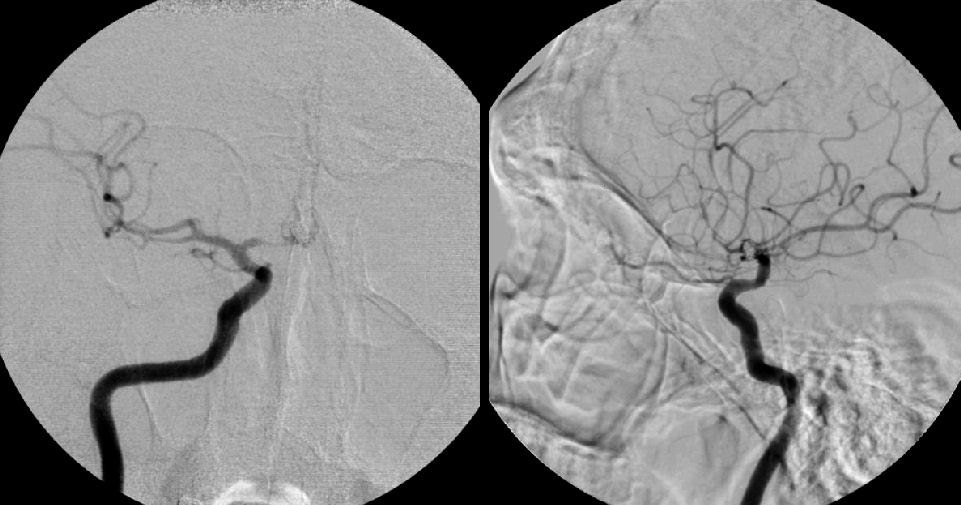
2.1. Chỉ định
- Tình trạng hẹp miệng nối thực quản sau quá trình phẫu thuật;
- Khối u từ thực quản hoặc trung thất gây hẹp tắc thực quản nhưng không còn khả năng mổ;
- Bệnh nhân đang chờ phẫu thuật hay chưa đủ điều kiện phẫu thuật (Gọi là can thiệp tiền phẫu).
2.2. Chống chỉ định
- Nhiễm trùng toàn thân;
- Thủng thực quản;
- Bỏng thực quản gây tổn thương tiến triển;
- Giãn tĩnh mạch thực quản nghiêm trọng, nguy cơ chảy máu cao.
3. Chuẩn bị 
3.1. Người thực hiện
- Bác sĩ chuyên khoa điện quang can thiệp;
- Kỹ thuật viên điện quang;
- Bác sĩ hỗ trợ;
- Điều dưỡng;
- Cán bộ y tế chuyên khoa gây mê (trường hợp bệnh nhân không thể hợp tác).
3.2. Phương tiện
- Máy chụp số hóa xóa nền (DSA);
- Phim, máy in và hệ thống lưu trữ hình ảnh;
- Bộ áo chì và tạp dề bảo hộ để che chắn tia X.
3.3. Thuốc men
- Gây tê tại chỗ;
- Gây mê toàn thân (nếu có chỉ định);
- Đối quang I-ốt tan trong nước;
- Giảm co thắt ống tiêu hóa;
- Dung dịch sát khuẩn da và niêm mạc.
3.4. Vật tư y tế thông thường 
- Bơm tiêm các loại 5 - 10 - 20ml;
- Nước cất hoặc nước muối sinh lý;
- Găng tay, áo, mũ và khẩu trang phẫu thuật;
- Bộ dụng cụ can thiệp vô trùng: Dao, kéo, kẹp, bát kim loại, khay quả đậu và khay đựng dụng cụ;
- Bông, gạc và băng dính phẫu thuật;
- Hộp thuốc và dụng cụ cấp cứu tai biến thuốc đối quang.
3.5. Vật tư y tế đặc biệt
- Kim chọc hút mô mềm Chiba;
- Bộ ống vào lòng mạch Catheter;
- Dây dẫn tiêu chuẩn kích cỡ 0.035 inch;
- Dây dẫn cứng 0.035 inch loại dài (260 - 300cm);
- Ống thông chụp mạch Cobra 4-5F;
- Bóng nong mạch vành;
- Bơm áp lực;
- Giá đỡ (stent).
3.6. Bệnh nhân
- Được bác sĩ giải thích kỹ về thủ thuật để phối hợp tốt trong lúc thực hiện;
- Cần nhịn ăn và uống trước 6 giờ. Có thể uống nhưng không quá 50ml nước;
- Tại phòng can thiệp: Bệnh nhân nằm ngửa, lắp máy theo dõi nhịp thở, mạch, huyết áp, điện tâm đồ và độ bão hòa oxy SpO2. Sát trùng da sau đó phủ khăn lỗ vô khuẩn;
- Nếu người bệnh quá kích thích, không nằm yên thì cần cho thuốc an thần.
3.7. Phiếu xét nghiệm
Bao gồm:
- Hồ sơ bệnh án điều trị nội trú;
- Phiếu chỉ định thực hiện thủ thuật;
- Phim ảnh chụp X-quang, chụp cắt lớp vi tính CT, hay chụp cộng hưởng từ MRI (nếu có).
4. Các bước tiến hành
4.1. Đánh giá vị trí hẹp
- Đưa ống thông và dây dẫn qua đường miệng - thực quản vào dạ dày để tới vị trí hẹp;
- Rút dây dẫn;
- Bơm thuốc đối quang tan trong nước để đánh giá vị trí và mức độ hẹp.
4.2. Tiếp cận vị trí hẹp
- Tiếp tục đưa dây dẫn qua vị trí hẹp dưới hướng dẫn của màn X-quang tăng sáng;
- Đưa ống thông qua vị trí hẹp dưới hướng dẫn của dây dẫn;
- Bơm thuốc đối quang qua ống thông nhằm xác định mức độ, vị trí và chiều dài đoạn hẹp.
4.3. Nong và đặt stent tại vị trí hẹp
- Đưa dây dẫn cứng vào ống thông qua vị trí hẹp tắc thực quản;
- Dùng bóng nong vị trí hẹp qua dây dẫn cứng;
- Đặt và bung giá đỡ stent qua dây dẫn cứng.
4.4. Kết thúc thủ thuật
- Dùng thuốc đối quang để kiểm tra lưu thông thực quản xuống dạ dày;
- Rút toàn bộ các dây dẫn và ống thông.
5. Tai biến và xử trí 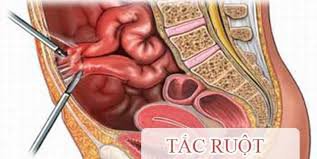
Thủ thuật được đánh giá là thành công khi tái lập được sự lưu thông đường tiêu hóa từ thực quản xuống dạ dày, mức độ hẹp thấp hơn 30%. Đồng thời cũng phải đảm bảo không thoát thuốc ra ngoài lòng thực quản. Tuy nhiên cũng có thể xảy ra các biến chứng hiếm gặp như:
- Trượt stent: Do lựa chọn kích thước giá đỡ không phù hợp với mức độ hẹp;
- Tắc ruột: Do giá đỡ trượt xuống hạ lưu hoặc thức ăn xơ hay chưa nấu kỹ mắc vào stent;
- Thủng thực quản;
- Xuất huyết tiêu hóa: Cần theo dõi và điều trị nội khoa. Nếu máu không tự cầm thì có thể điều trị can thiệp nội soi.
Tóm lại, kỹ thuật chụp số hóa xóa nền (DSA) này sẽ can thiệp điều trị từ trong lòng mạch máu, với ưu điểm xâm lấn tối thiểu mà không cần phải phẫu thuật mở. Một trong những ứng dụng phổ biến của phương pháp này là hướng dẫn nong và đặt stent thực quản, giúp điều trị hẹp tắc thực quản không dùng thuốc.