1. Nguyên nhân gây ra tình trạng hiếm muộn ở các cặp vợ chồng
Hiếm muộn là tình trạng một cặp vợ chồng trong độ tuổi sinh sản giao hợp đều đặn, và không sử dụng các biện pháp tránh thai, sau 6 tháng (đối với vợ từ trên 35 tuổi) hoặc 12 tháng (đối với vợ dưới 35 tuổi) mà chưa thụ thai tự nhiên.
Tình trạng này được chia làm hai loại đó là hiếm muộn Nguyên phát và hiếm muộn thứ phát, trong đó:
- Hiếm muộn Nguyên phát được sử dụng đối với một cặp vợ chồng chưa từng có thai lần nào.
- Hiếm muộn thứ phát chỉ những cặp vợ chồng đã có thai ít nhất một lần, sau đó muốn tiếp tục sinh đẻ nhưng không thể có thai được.
Theo các thống kê, tần suất hiếm muộn do người vợ và người chồng là tương đương nhau. Có thể là chỉ do một mình người vợ, do người chồng hoặc do cả hai vợ chồng. Cụ thể:
Nguyên nhân hiếm muộn do người chồng:
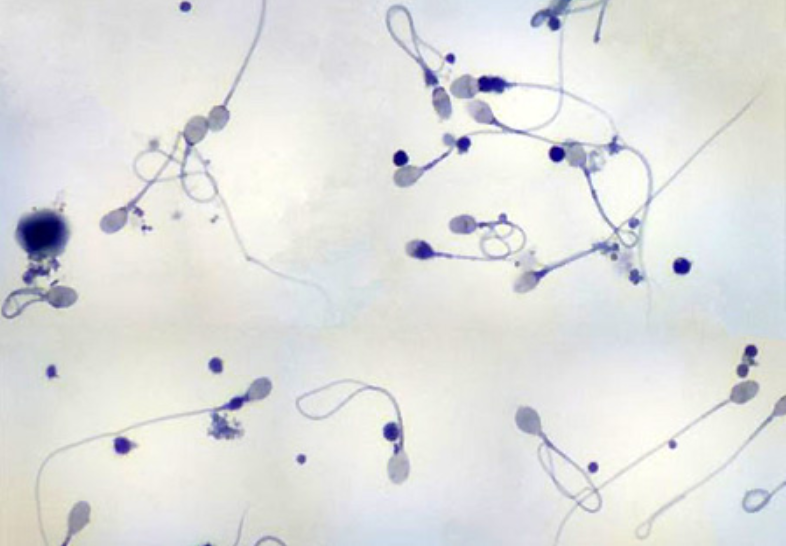
- Bất thường trong chất lượng và số lượng tinh trùng.
- Các rối loạn chức năng cương dương vật (bất lực) và rối loạn về phóng tinh (xuất tinh ngược dòng, xuất tinh sớm) làm giảm khả năng có thai.
- Người chồng bị suy tuyến sinh dục nguyên phát, thứ phát, nhiễm trùng đường sinh dục, quai bị, Giãn tĩnh mạch thừng tinh, tiếp xúc với các hóa chất, phóng xạ làm cho tinh trùng yếu, giảm hoặc không có tinh trùng.
- Nghiện rượu bia, nghiện thuốc lá.
- Cấu trúc của bộ phận sinh dục có bất thường như không có ống dẫn tinh, tắc ống dẫn tinh, tinh hoàn ẩn, hay dãn tĩnh mạch thừng tinh,...
Nguyên nhân hiếm muộn do người vợ:
- Những người đã từng đốt lạnh hay đốt điện cổ tử cung làm phá hủy các tế bào tiết chất nhầy, tổn thương cổ tử cung sau khi sinh.
- Viêm nhiễm cổ tử cung cũng có thể ảnh hưởng tới khả năng sống của tinh trùng.
- Những phụ nữ trước kia đã có nhiễm trùng sinh dục như viêm cổ tử cung, viêm tử cung, viêm ống dẫn trứng làm chít hẹp hoặc tắc ống dẫn trứng do đó trứng không thể di chuyển vào buồng tử cung.
- Những phụ nữ trước đây từng đặt vòng tránh thai, nạo thai, sẩy thai hoặc thai ngoài tử cung cũng sẽ làm thay đổi cấu trúc bình thường của tử cung và ống dẫn trứng như dính buồng tử cung hoặc tắc ống dẫn trứng.
- Ngoài ra còn một số nguyên nhân khác như dị dạng tử cung, u xơ tử cung, trước đó có phẫu thuật vùng chậu, viêm vùng chậu.
Tuy nhiên, có khoảng 10% các cặp vợ chồng sau khi thực hiện đầy đủ các xét nghiệm khảo sát mà không tìm được nguyên nhân hiếm muộn nào trong y học gọi là "Vô sinh chưa rõ nguyên nhân".
2. Các xét nghiệm để chẩn đoán hiếm muộn
Các xét nghiệm thông thường được thực hiện trong việc chẩn đoán hiếm muộn có thể thực hiện, đó là:
Xét nghiệm ở người chồng:
Ở người chồng, xét nghiệm quan trọng nhất đó là xét nghiệm tinh trùng (Tinh dịch đồ), nếu đã từng xét nghiệm mà không thấy tinh trùng, người chồng có thể phải Xét nghiệm máu và khám Nam khoa chuyên sâu.
Xét nghiệm ở người vợ:
- Người vợ cần phải thực hiện xét nghiệm máu đánh giá dự trữ buồng trứng: Nồng độ Anti-Mullerian Hormone (AMH), Nồng độ FSH và Estradiol, số lượng trứng, chất lượng buồng trứng có còn tốt không hay có rối loạn nội tiết kiểu buồng trứng đa nang không,...
- Siêu âm tử cung, buồng trứng nhằm phát hiện vòi trứng có bị ứ dịch trong một số trường hợp, có U xơ tử cung trong tử cung không, có u buồng trứng hay buồng trứng đa nang không.
- Chụp X quang (HSG) để kiểm tra lòng tử cung và vòi trứng, vì nếu vòi trứng bị tắc 2 bên thì không thể có thai tự nhiên được.
- Và các xét nghiệm khác như: Siêu âm phụ khoa, nội soi buồng tử cung và ổ bụng dưới chỉ định bác sĩ.
Mỗi bệnh nhân hiếm muộn có thể sẽ được chỉ định những xét nghiệm khác nhau. Và cũng không nhất thiết phải thực hiện tất cả các loại xét nghiệm trên tùy vào tình trạng bệnh lý của bệnh nhân, các bác sĩ sẽ đưa ra phương án phù hợp nhất.
3. Các phương pháp điều trị hiếm muộn
Khi đã tìm ra được nguyên nhân cụ thể, trong điều trị hiếm muộn có hai phương pháp hỗ trợ sinh sản thường gặp nhất, đó là: Thụ tinh trong ống nghiệm (IVF) và Phương pháp bơm tinh trùng vào buồng tử cung (IUI).
3.1 Phương pháp bơm tinh trùng vào buồng tử cung (IUI)
Phương pháp Bơm tinh trùng vào buồng tử cung (Intrauterine insemination - IUI), được sử dụng phổ biến và ít tốn kém hơn so với những phương pháp khác, dành cho những cặp vợ chồng có dấu hiệu sau:
- Rối loạn xuất tinh, tinh trùng yếu, loãng và kém di động.
- Trứng rụng không đều.
- Lạc nội mạc tử cung ở mức độ nhẹ và trung bình.
- Những cặp vợ chồng không thể quan hệ bằng cách thông thường vì Chấn thương hoặc dị tật.
- Vô sinh không rõ nguyên nhân.
- Điều quan trọng nhất để phương pháp này thành công thì người vợ ít nhất phải có một vòi tử cung khỏe mạnh.
3.2 Thụ tinh trong ống nghiệm (IVF)
Phương pháp thụ tinh trong ống nghiệm (In Vitro Fertilization – IVF) là một trong hai cách Thụ tinh nhân tạo nhằm điều trị hiếm muộn, vô sinh mang đến hiệu quả cao được thực hiện bằng cách cho tinh trùng kết hợp với trứng ở bên ngoài cơ thể, dành cho các trường hợp:
- Ống dẫn trứng của người vợ bị tổn thương hoặc bị tắc nghẽn.
- Lạc nội mạc tử cung
- Trứng của phụ nữ yếu cần phải xin trứng.
- Tinh trùng của người chồng yếu hoặc dị dạng.
- Không có tinh trùng trong tinh dịch, lúc này cần phải lấy tinh trùng bằng cách phẫu thuật mào tinh, tinh hoàn.
4. Các bước thực hiện thụ tinh trong ống nghiệm
Bước 1: Kích thích trứng (kích trứng)
Ở giai đoạn này, bác sĩ có thể đưa ra các chỉ định sau:
- Tiêm hormone kích thích trứng phát triển: Người vợ sẽ được tiêm một loại thuốc có chứa hormone kích thích nang trứng phát triển trong thời gian từ 10 – 12 ngày. Những loại thuốc này có tác dụng kích thích nhiều trứng phát triển cùng một lúc. Trong thời gian này, bác sĩ sẽ chỉ định người vợ siêu âm và xét nghiệm máu nhằm theo dõi sự phát triển của nang noãn.
- Thuốc ngăn rụng trứng sớm: Để ngăn ngừa tình trạng trứng có thể rụng sớm gây bất lợi cho việc thụ tinh trong ống nghiệm, bác sĩ có thể cho người bệnh dùng thuốc để ngăn ngừa tình trạng này.
- Bổ sung progesterone: Vào ngày lấy trứng hoặc tại thời điểm tiến hành chuyển phôi, bác sĩ có thể chỉ định bệnh nhân sử dụng các chất bổ sung progesterone nhằm làm cho lớp niêm mạc tử cung dày lên, giúp phôi thai dễ dàng bám dính hơn.
Bước 2: Chọc hút trứng và lấy tinh trùng
Chọc hút trứng được tiến hành như sau:
- Thủ thuật này sẽ được tiến hành sau khi tiêm mũi tiêm thuốc cuối cùng khoảng từ 34 – 36 giờ, trước khi trứng rụng. Khi chọc hút trứng, bệnh nhân sẽ được gây mê nên không phải chịu đau đớn gì.
- Trứng được lấy ra bằng một cây kim dài nối với một thiết bị hút. Nhiều trứng có thể được loại bỏ trong khoảng 20 phút.
- Trứng sau đó sẽ được đặt trong chất lỏng dinh dưỡng (môi trường nuôi cấy) và ủ. Trứng khỏe mạnh và trưởng thành được trộn với tinh trùng để quá trình thụ tinh tạo phôi có thể diễn ra. Thực tế là không phải tất cả trứng đều có thể được thụ tinh thành công.
Nếu người chồng chưa tiến hành lấy tinh trùng và trữ đông thì ngay khi người vợ tiến hành chọc hút trứng, chồng cũng được lấy tinh trùng để chuẩn bị cấy phôi.
Bước 3: Tạo phôi
Tạo phôi có thể được tiến hành bằng một trong hai phương pháp phổ biến sau:
- Thụ tinh: Trong quá trình thụ tinh, tinh trùng khỏe mạnh và trứng trưởng thành sẽ được trộn lẫn và ủ qua đêm.
- Tiêm tinh trùng Intracytoplasmic (ICSI): Từng tinh trùng khỏe mạnh sẽ được tiêm trực tiếp vào mỗi trứng trưởng thành. ICSI thường được sử dụng khi chất lượng tinh trùng kém, số lượng tinh trùng quá ít hoặc bệnh nhân từng thất bại khi thực hiện thụ tinh trong ống nghiệm.
Sau khi thụ tinh, phôi sẽ được nuôi cấy trong phòng thí nghiệm khoảng 2 – 5 ngày. Trong thời gian này, người vợ sẽ dùng thuốc đặt âm đạo để chuẩn bị cho quá trình chuyển phôi.
Nếu phôi được chuyển ngay sau khi tạo phôi được gọi là chuyển phôi tươi. Trong trường hợp bệnh nhân có những vấn đề sức khỏe chưa thể chuyển phôi được, những phôi đạt yêu cầu sẽ được trữ đông để cấy ghép sau.
Bước 4: Chọn phôi để cấy ghép và trữ đông
Sau 2 – 5 ngày kể từ lúc phôi được nuôi cấy trong phòng thí nghiệm, người bệnh sẽ được bệnh viện cho biết về số lượng, chất lượng phôi được tạo thành. Từ đó, bác sĩ sẽ bàn bạc để đưa ra quyết định số phôi chuyển vào tử cung và số phôi dư trữ đông để cấy ghép sau.
Bước 5: Chuyển phôi
Việc chuyển phôi sẽ được thực hiện sau khoảng 2 – 6 ngày lấy trứng.
- Nếu kiểm tra và nhận thấy niêm mạc tử cung của người vợ tạo thuận lợi cho sự làm tổ và phát triển của phôi thai, khi này việc chuyển phôi sẽ được tiến hành.
- Một ống tiêm chứa một hoặc nhiều phôi cùng một lượng nhỏ chất lỏng được gắn vào đầu ống thông dài, mỏng, linh hoạt sẽ được đưa vào âm đạo, qua cổ tử cung và vào tử cung.
- Sau khi hoàn tất quá trình chuyển phôi, bệnh nhân sẽ phải nằm nghỉ khoảng từ 2 – 4 giờ tại bệnh viện.
- Trong thời gian 2 tuần sau chuyển phôi, bệnh nhân được chỉ định tiếp tục sử dụng các loại thuốc nội tiết và nghỉ ngơi, sinh hoạt nghiêm ngặt theo hướng dẫn của bác sĩ điều trị.
Lưu ý là trong trường hợp chuyển phôi trữ, bệnh nhân sẽ được siêu âm và dùng thuốc theo dõi niêm mạc bắt đầu từ ngày thứ 2 của chu kỳ kinh tiếp theo trong vòng từ 14 – 18 ngày. Sau đó bác sĩ sẽ chọn thời điểm phù hợp để chuyển phôi trữ.
Bước 6: Thử thai
Khoảng 2 tuần sau khi tiến hành chuyển phôi, bác sĩ sẽ thực hiện xét nghiệm nồng độ hCG (Human Chorionic Gonadotropin ) trong máu hoặc nước tiểu của người vợ để phát hiện có đang Mang thai hay không.
Nếu đã mang thai, bác sĩ sẽ giới thiệu đến một bác sĩ sản khoa để được chăm sóc tiền sản.
Nếu không mang thai, bệnh nhân sẽ ngừng dùng progesterone và có khả năng sẽ có kinh nguyệt trong vòng một tuần. Nếu người bệnh không có kinh hoặc bị chảy máu bất thường, hãy liên hệ ngay với bác sĩ. Bác sĩ có thể cho tiến hành chuyển phôi ở chu kỳ kinh nguyệt tiếp theo.