1. Quá mẫn tức thì/phản ứng qua trung gian IgE
Quy trình sau đây có thể được xem xét để quyết định sử dụng vắc-xin an toàn:
- Lựa chọn các chế phẩm vắc-xin không có kháng nguyên nghi ngờ gây Dị ứng nếu có sẵn: ví dụ như vắc-xin không có gelatine
- Nếu các Xét nghiệm không thể kết luận được nguyên nhân và các vắc-xin phối hợp có nguy có cao gây dị ứng thì nên tiêm từng loại và vào các ngày khác nhau.
- Nếu test lẩy da âm tính, và bệnh nhân không có tiền sử dị ứng nặng với biểu hiện sốc phản vệ, vắc-xin có thể được tiêm dưới sự giám sát chặt chẽ của bác sỹ chuyên khoa và theo dõi bệnh nhân trong vòng 1 giờ sau tiêm.
- Nếu test lẩy da âm tính mà tiền sử nghi ngờ Sốc phản vệ hoặc các phản ứng nặng khác, phác đồ sẽ được tiêm là 2 liều: liều đầu 10% vắc-xin không pha loãng và sau 30 phút nếu không có phản ứng, liều 2 tiêm 90% còn lại và theo dõi trong vòng 1 giờ sau tiêm.
- Nếu test lẩy da dương tính với vắc-xin hoặc thành phần của vắc-xin và bệnh nhân có chỉ định tuyệt đối phải tiêm vắc-xin, tiêm theo liệu pháp tăng liều dần theo khuyến cáo của Học viện Nhi Khoa Hoa Kỳ có thể được cân nhắc. Liều tiêm tăng dần sau mỗi 15 đến 30 phút cho đến khi đạt liều tiêm hoặc cho đến khi xảy ra phản ứng phụ đầu tiên được phát hiện. Đối với một số trường hợp, phụ thuộc vào tiền sử, khoảng thời gian giữa các liều có thể được kéo dài hơn (bảng phía dưới).
| Bước | Lượng vắc-xin tiêm (mL) | Nồng độ | Khoảng thời gian(Phút) |
| 1 | 0,05 | 1/10 | 15 - 30 |
| 2 | 0,05 | 1/1 | 15 – 30 |
| 3 | 0,1 | 1/1 | 15 - 30 |
| 4 | 0,15 | 1/1 | 15 - 30 |
| 5 | 0,2 | 1/1 | 15 - 30 |
| Tổng | Tổng lượng vắc-xin cần tiêm ~0,5 mL | Nồng độ không pha loãng | Theo dõi sau tiêm 60 phút |
Chú ý: Nếu lượng vắc-xin cần tiêm là 1 mL thì liều tiêm tiếp theo là 0,5 mL để đạt tổng liều là xấp xỉ 1 mL.
Trong trường hợp xảy ra phản ứng phụ trong quá trình tiêm với phác đồ tăng dần, có hai lựa chọn cho bác sỹ lâm sàng:
- Dừng tiêm vắc-xin
- Có thể vẫn tiếp tục tiêm với liều tăng lên sau khi điều trị bằng kháng histamine hoặc Corticosteroid liều thấp.
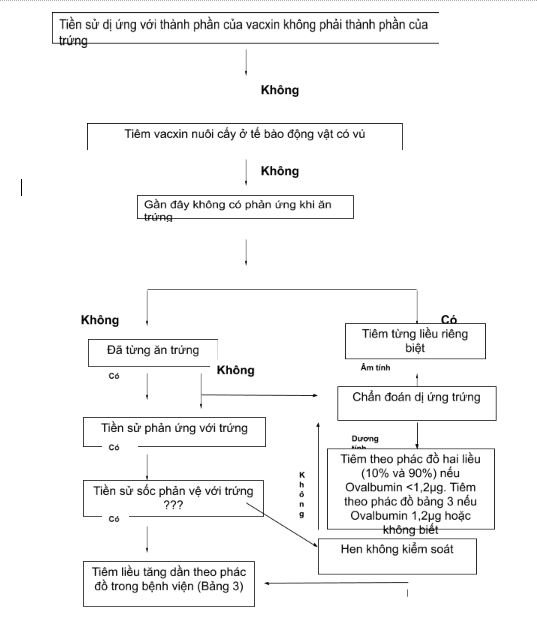
2. Tiêm vắc-xin ở bệnh nhân có tiền sử dị ứng trứng (Ovalbumin)
Dị ứng trứng ở trẻ em mà có test lẩy da âm tính với vắc-xin, dung nạp hoàn toàn với vắc-xin ở liều tiêm mặc dù nó có chứa Ovalbumin. Nếu test lẩy da dương tính, cần đánh giá yếu tố nguy cơ và lợi ích cũng như sự cần thiết phải tiêm vắc-xin, nếu bắt buộc, bệnh nhân nên được tiêm với phác đồ 2 liều nếu vắc-xin đó có chứa protein trứng cao hơn 1,2 μg/mL. Bệnh nhân được điều trị trước với kháng histamin và steroid sau đó được tiêm 1/10 tổng liều và sau đó 30 phút nếu không có phản ứng, 9/10 liều còn lại sẽ được tiêm nốt.
3. Dị ứng chậm
Đối với những bệnh nhân có phản ứng quá mẫn chậm, việc quyết định có tiếp tục tiêm vắc-xin nữa hay không phụ thuộc vào biểu hiện của phản ứng trước đây bởi vì test áp không có giá trị tiên lượng nguy cơ.
Quyết định tiêm lại vắc-xin nên được thực hiện dựa trên từng bệnh nhân, phụ thuộc vào mức độ nghiêm trọng của việc tiêm vắc-xin. Những bệnh nhân có biểu hiện quá mẫn chậm hoặc tại chỗ thường được tiêm với nồng độ không pha loãng và với tổng liều cần tiêm trong một lần.
Tài liệu tham khảo:
- Nguyễn Văn Đĩnh. “Dị ứng vắc-xin: cập nhật chẩn đoán và điều trị”. Tạp chí Y học lâm sàng, Bệnh viện Bạch Mai 2012,65; Trang 8-15.
- Fritsche, P.J., A. Helbling, and B.K. Ballmer-Weber, Vaccine hypersensitivity--update and overview. Swiss Med Wkly. 2010 May 1;140(17-18):238-46
- Kels JM, Greenhawt MJ, Li JT, et al. Advers e reactions to vaccines practice parameter 2012 update. J Allergy Clin Immunol 2012: 130 : 25.
- Madaan, A. and D.E. Maddox, Vaccine allergy: diagnosis and management. Immunol Allergy
- Wood RA, Berger M, Dreskin SC, Setse Rosanna, Engler RJM, Cornelia L, et al. An Algorithm for Treatment of Patients With Hypersensitivity Reactions After Vaccines. Pediatrics 2008;122(3):e771–7.