1. Tại sao đái tháo đường lại gây ra tổn thương ở thận?
Ở bệnh nhân đái tháo đường, đường huyết tăng cao sẽ dẫn đến lượng máu đến thận quá lớn khiến thận làm việc quá mức. Tình trạng kéo dài hoạt động quá mức ở thận sẽ khiến hệ thống lọc bắt đầu bị phá hủy, các lỗ lọc trở nên to hơn khiến nhiều protein thoát ra ngoài. Lúc này có thể phát hiện bất thường thông qua Xét nghiệm protein niệu dù chỉ có một lượng nhỏ, nếu được điều trị sẽ giúp hạn chế suy giảm chức năng thận.
Ở giai đoạn muộn, các tổn thương thận ngày càng nặng hơn, nhiều protein niệu lọt ra nước tiểu hơn và chức năng thận suy giảm dần, cuối cùng là suy thận. Lúc này nồng độ các chất độc hại trong cơ thể như ure, creatinin tăng lên rất cao, đe dọa tới tính mạng người bệnh đòi hỏi phải điều trị bằng lọc máu để đẩy chất độc ra ngoài.
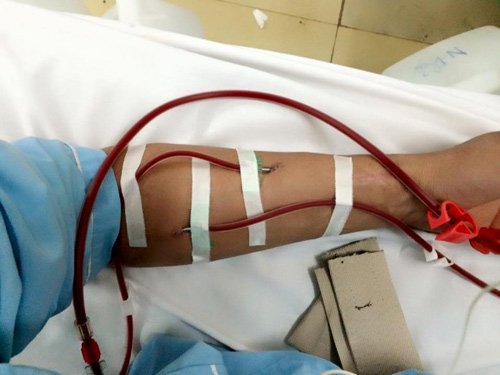
2. Lọc máu cho người bệnh tiểu đường có phổ biến không?
Thực tế có tới khoảng 20-40% người bệnh mới hàng năm lọc máu tại Việt Nam, trong đó người bệnh tiểu đường lọc máu ngày càng tăng lên theo từng năm. Tuy nhiên chỉ định lọc máu cho bệnh nhân đái tháo đường là bất khả kháng vì những bệnh nhân tiểu đường phải lọc máu có tỷ lệ tử vong cao hơn rất nhiều so với người bệnh tiểu đường không lọc máu. Nguyên nhân tử vong thường do biến chứng Tim mạch và nhiễm trùng.
3. Chỉ định lọc máu cho bệnh nhân tiểu đường khi nào?
Người bệnh tiểu đường sẽ có chỉ định lọc máu trong một số trường hợp sau:
- Mức lọc cầu thận dưới 15 ml/phút/1,73 m2
- Chỉ định sớm ở bệnh nhân có các biến chứng như tim mạch, suy dinh dưỡng, hội chứng ure máu cao, thừa muối nước,...
Bên cạnh đó, các chống chỉ định của lọc máu cho bệnh nhân tiểu đường cũng tương tự như người không bị tiểu đường. Đối với chạy thận nhân tạo cần chống chỉ định các trường hợp:
- Bệnh nhân mắc các bệnh lý Tim mạch nặng nên dễ bị rối loạn huyết động khi tiến hành lọc máu
- Bệnh nhân đang trong tình trạng sốc, Trụy tim mạch
- Bệnh nhân bị nhồi máu cơ tim cấp, rối Loạn nhịp tim nặng
- Bệnh nhân bị rối loạn đông máu, không sử dụng heparin
- Bệnh nhân bị ung thư giai đoạn cuối
- Bệnh nhân không làm được cầu nối động-tĩnh mạch.

Đối với lọc máu bằng lọc màng bụng cần chống chỉ định:
- Bệnh nhân đang có nhiễm khuẩn phúc mạc
- Phúc mạc dính do vết mổ cũ hoặc Chấn thương cũ
- Xơ hóa phúc mạc, có khối u trong ổ bụng
- Thoát vị cơ hoành, Thoát vị thành bụng hoặc thoát vị bẹn
- Bệnh nhân COPD nặng
- Bệnh nhân không có khả năng tuân thủ các quy trình kỹ thuật.
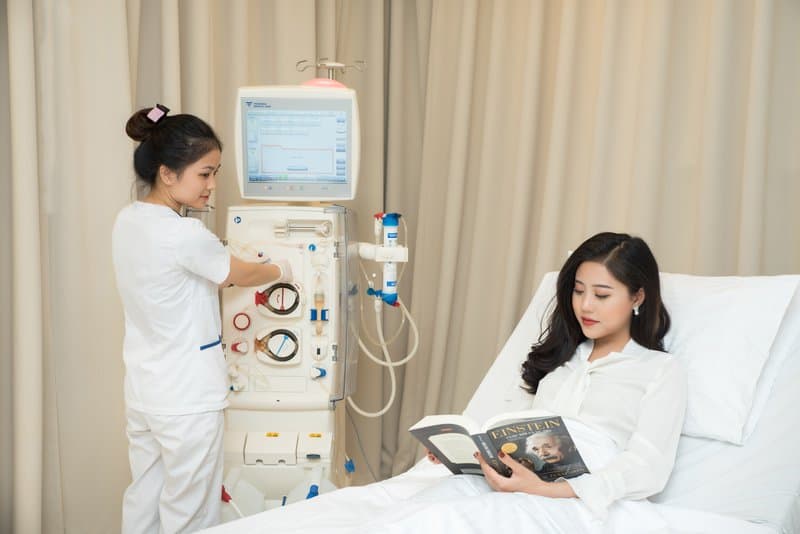
4. Các phương pháp lọc máu cho người bệnh tiểu đường
Có 3 phương pháp lọc máu cho người bệnh tiểu đường thường được sử dụng gồm:
- Thận nhân tạo: rất hiệu quả để theo dõi và điều trị các biến chứng nhưng dung nạp kém ở người bệnh tim mạch hoặc giảm huyết áp, cũng như nguy cơ giảm đường huyết và tăng Kali giữa 2 kỳ lọc
- Lọc màng bụng liên tục ngoại trú: có dung nạp tốt hơn với người bệnh tim mạch và không cần cầu nối động- tĩnh mạch, kiểm soát tốt Kali máu và nguy cơ giảm đường máu thấp nhưng có thể gây viêm phúc mạc, nhiễm trùng hoặc tăng áp lực khoang bụng
- Lọc màng bụng tự động: tương đối giống với lọc màng bụng liên tục ngoại trú nhưng phù hợp hơn với người khiếm thị và nguy cơ Viêm phúc mạc thấp hơn.
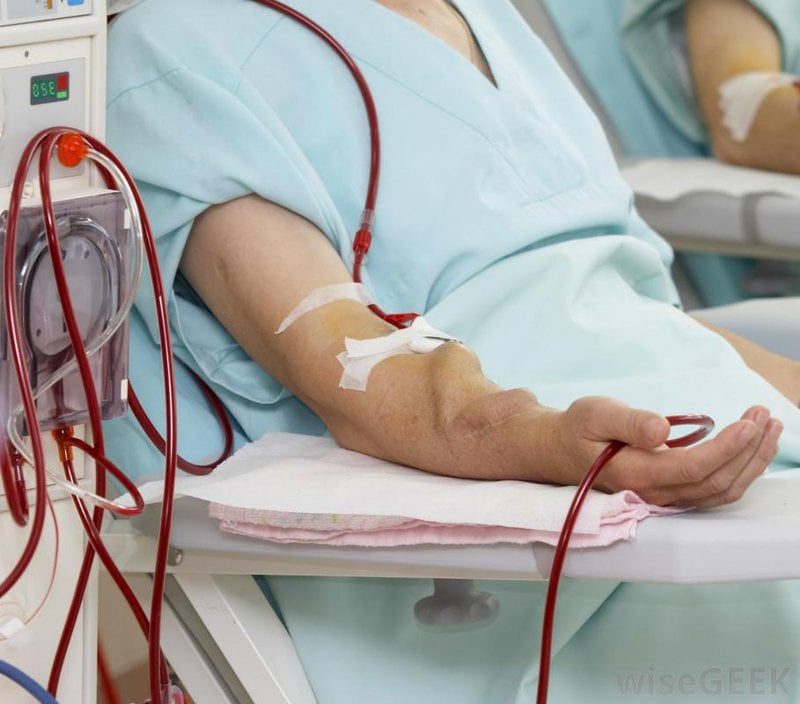
5. Cách làm giảm biến chứng trong lọc máu ở người bệnh tiểu đường
Bệnh nhân tiểu đường cần thực hiện những điều sau để làm giảm biến chứng lọc máu:
- Lọc máu đầy đủ
- Xây dựng chế độ Dinh dưỡng hợp lý, kiểm soát đường máu và Kali máu tốt
- Điều trị tăng huyết áp và các biến chứng tim mạch
- Điều trị các bệnh lý Mắt ở người bệnh lọc máu bị tiểu đường
- Điều trị bệnh lý xương khớp
- Điều trị thiếu máu