1. Tổng quan về điều trị ngoại khoa sỏi thận
Sỏi thận là một bệnh phổ biến của hệ tiết niệu. Tại Mỹ có khoảng từ 10 đến 15% dân số bị bệnh này [Norlin et al, 1976, Johnson et al, 1979]. Tần suất mắc bệnh tại Việt Nam chưa được biết chính xác. Tuy nhiên, tần suất bệnh có thể cao hơn do Việt Nam nằm trong vùng địa dư có nhiều yếu tố thuận lợi để hình thành sỏi như: vùng khí hậu nóng ẩm, địa chất, nguồn nước giàu canxi ...
Từ thời cổ đại, Hypocrate đã phát hiện sự hiện diện sỏi trong thận. Ông cũng là người đầu tiên mô tả Cơn đau quặn thận và kỹ thuật Dẫn lưu áp xe quanh thận. Trải qua nhiều thế kỉ, Cardan (1550) báo cáo một trường hợp mổ rạch áp xe vùng lưng cho một bệnh nhân nữ trẻ tuổi lấy ra được 18 viên sỏi [Denos, 1972].
Trong hai thế kỷ sau đó, hầu hết các bác sĩ phẫu thuật chỉ mổ lấy sỏi trong các trường hợp sỏi thận nhiễm trùng, thận ứ mủ hoặc sỏi có thể sờ thấy trong thận. Từ thế kỉ 19, nhiều tiến bộ trong phẫu thuật Sỏi thận được báo cáo. Năm 1879, Heineke phổ biến kỹ thuật mở bể thận lấy sỏi. Josep Hyrtl (1892) và Max Brodel (1902) mô Tả mặt phẳng vô mạch gần đường giữa bờ cong của thận (cách 5mm mặt sau thận).
Mặc dù đường vô mạch là phát minh quan trọng nhưng Chảy máu trong mổ sỏi thận vẫn là vấn đề nan giải và gây nhiều khó khăn trong phẫu thuật. Nhiều tác giả đưa ra giải pháp kiểm soát Chảy máu trong mổ như chèn mạch máu vùng rốn thận hoặc khâu chủ mô thận (Creny, 1987) nhưng kết quả vẫn chưa khả quan.
Năm 1965, Gil-Vernet là người tiên phong thực hiện phẫu thuật lấy sỏi mở rộng trong xoang thận. Kỹ thuật này được xem là một tiến bộ quan trọng trong phẫu thuật mổ mở lấy sỏi. Năm 1968, Smith và Boyce trình bày kỹ thuật mở chủ mô theo đường vô mạch (anatrophic nephrolithotomy) để lấy sỏi san hô.
Mặc dù các phương pháp phẫu thuật mới cho kết quả khá ấn tượng, tỉ lệ sạch sỏi cao nhưng gây tổn thương nhiều chủ mô thận và do đó các kĩ thuật và công nghệ mới vẫn tiếp tục được nghiên cứu.
Gần đây, nhiều tiến bộ quan trọng trong các lĩnh vực như: ống soi, hình ảnh X-quang và dụng cụ tán sỏi (xung hơi, siêu âm, thủy điện lực và laser) đã làm thay đổi ngoạn mục các phương pháp điều trị ngoại khoa sỏi thận. Kết quả là có nhiều kĩ thuật ít xâm hại được sử dụng trong điều trị sỏi thận như: tán sỏi ngoài cơ thể, lấy sỏi thận qua da, tán sỏi nội soi ngược dòng ...
Mục tiêu chính của điều trị ngoại khoa sỏi thận là đạt được tỉ lệ sạch sỏi cao nhất có thể được với biến chứng và tổn thương thận thấp nhất. Từ khi xuất hiện tán sỏi ngoài cơ thể và những tiến bộ trong nội soi niệu, hầu hết bệnh nhân sỏi thận được điều trị bằng các phương pháp ít xâm hại. Các kỹ thuật này hiệu quả và ít làm tổn thương chủ mô thận so với phương phương pháp mổ mở.
Khi có nhiều chọn lựa điều trị đồng thời cũng phát sinh nhiều quan điểm không nhất quán về chỉ định cũng như phương pháp điều trị. Trong nhiều trường hợp, việc chọn lựa một phương pháp điều trị tối ưu cho bệnh nhân là một thử thách cho bác sĩ phẫu thuật tiết niệu. Trước khi điều trị, bệnh nhân cần phải được đánh giá đầy đủ các yếu tố liên quan để đưa ra giải pháp điều trị thích hợp.
Đặc điểm của sỏi là một trong những yếu tố quan trọng quyết định phương pháp điều trị bao gồm số lượng, kích thước sỏi (stone burden) và vị trí sỏi (Motola và Smith 1990). Yếu tố liên quan đặc điểm giải phẫu của thận cũng góp phần quan trọng như: tình trạng tắc nghẽn, thận ứ nước, bệnh lý khúc nối, Túi thừa đài thận và bất thường về vị trí và số lượng của thận. Ngoài ra, đặc điểm lâm sàng của bệnh nhân cũng phải được đánh giá cẩn thận như tình trạng nhiễm trùng niệu, béo phì, rối loạn đông máu ...
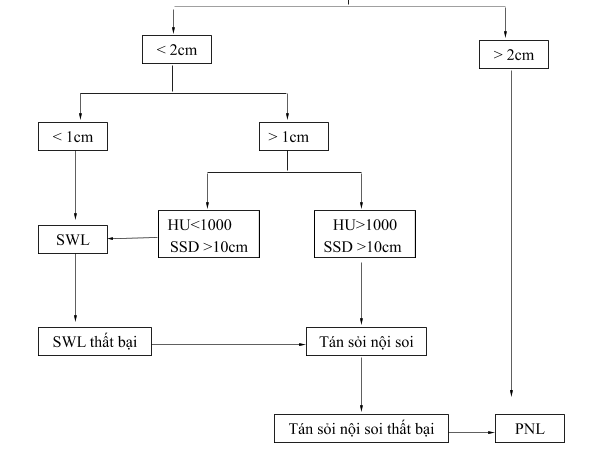
Hình: Sơ đồ điều trị sỏi thận không phải sỏi đài thận dưới
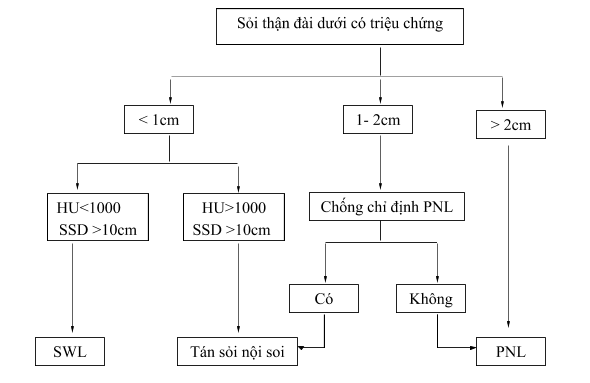
Sỏi đài thận dưới
Hình: Sơ đồ điều trị sỏi đài thận dưới
2. Các phương pháp điều trị ngoại khoa sỏi thận
2.1 Tán sỏi ngoài cơ thể
Hầu hết bệnh nhân sỏi thận đơn giản, kích thước sỏi dưới 2cm đều có thể điều trị hiệu quả với tán sỏi ngoài cơ thể. Đây là phương pháp điều trị ít xâm lấn với tỉ lệ thành công có thể chấp nhận được. Tỉ lệ sạch sỏi thay đổi tùy theo kích thước sỏi. Sỏi có kích thước càng lớn thì tỉ lệ thành công càng thấp. Tuy nhiên, đây là phương pháp điều trị ít xâm lấn nhất và được xem là chọn lựa đầu tiên trong số những phương pháp điều trị sỏi thận hiện nay.
Khi tán sỏi ngoài cơ thể không đạt được hiệu quả như mong đợi, tán sỏi nội soi ngược dòng hoặc PNL là các biện pháp thay thế cần xem xét. Các yếu tố liên quan đến tỉ lệ sạch sỏi thấp như kích thước sỏi lớn, sỏi gây tắc nghẽn, thành phần sỏi cứng, Béo phì hoặc có dị dạng hình thể. Tỉ lệ sạch sỏi trung bình theo trọng số với tán sỏi ngoài cơ thể là 66,7%.
Bảng Kết quả điều trị tán sỏi ngoài cơ thể
| Nghiên cứu | Máy tán sỏi | Số lượng bệnh nhân | Kích thước sỏitrung bình | Tỉ lệ sạch sỏi (%) |
| Albala et al, 2005 | Medstone STS-T | 326 | 8.2 mm | 53 |
| Jain et al, 2004 | LithoTron | 298 | 8 mm | 66 |
| Johnson et al, 2003 | DoLi S | 176 | 9.7 mm | 73 |
| Portis et al, 2003 | HM3 | 38 | 9.6 mm | 79 |
| LithoTron | 38 | 9.9 mm | 58 | |
| Sorensen et al, 2002 | DoLi U50 | 42 (an thần tĩnh mạch) | 55 | |
| 89 (gây mê) | 88 | |||
| 18 (an thần tĩnh mạch) | 11-20 mm (15.0) | 56 | ||
| 37 (gây mê) | 11-20 mm (14.4) | 84 | ||
| Matin et al, 2001 | MFL 5000 | 356 | 103 mm2 | 77 |
| Modulith SLX | 173 | 71 mm2 | 67 | |
| Fallon et al, 2000 | MFL 5000 | 105 | 70% | 47 |
2.2 Tán sỏi nội soi ngược dòng
Năm 1983, Huffman là người đầu tiên mô tả kỹ thuật tán sỏi bể thận với ống soi niệu quản cứng, sử dụng năng lượng siêu âm để tán sỏi. Việc sử dụng ống soi cứng gặp phải nhiều khó khăn do hạn chế tiếp cận các đài thận, khó quan sát toàn thể hệ thống đài bể thận đặc biệt là các đài thận dưới. Tuy vậy, phương pháp tiếp cận này đã mở ra một hướng mới có tiềm năng điều trị sỏi thận theo đường tự nhiên.
Khoảng 2 thập kỷ sau, khi ống soi niệu quản mềm được đưa vào sử dụng, nhờ đó khả năng tiếp cận sỏi được cải thiện. Ống soi có thể di chuyển linh hoạt để tiếp cận mọi vị của hệ thống bài tiết. Đây là tiến bộ quan trọng được ứng dụng ngày càng phổ biến trong điều trị sỏi đường niệu trên với khả năng thành công cao.
Năm 1990, Fuchs báo cáo trong một nghiên cứu được thực hiện trên một số lượng lớn bệnh nhân bị sỏi thận. Tác giả tán sỏi ngược dòng với ống soi mềm sau khi đặt ống thông niệu quản từ 1 đến 2 tuần. Tỉ lệ sạch sỏi là 87%, cao hơn so với các một số phương pháp điều trị khác lúc bấy giờ. Trong nghiên cứu này, tỉ lệ biến chứng thấp, chỉ có 2 trường hợp bị nhiễm trùng niệu sau tán sỏi.
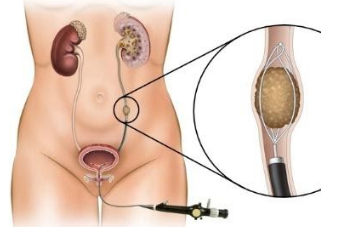
Với công nghệ chế tạo ống soi và dụng cụ tán sỏi ngày càng tinh xảo đã tạo điều kiện cho phẫu thuật nhiều thuận lợi. Sỏi đường tiểu trên trở nên dễ tiếp cận với ống soi nhỏ và nhờ đó có thể tiếp cận được những sỏi thận nằm ngay cả những vị trí khó tiếp cận như đài dưới (Lucasewycz, 2004; Pearl, 2005).
Nhiều nghiên cứu với số lượng lớn bệnh nhân khẳng định vai trò của phương pháp điều trị này với triển vọng ngày càng phổ biến. Kết quả điều trị trong lần đầu tán sỏi thành công từ 70 đến 80% (Mariani, 2007; Breda, 2008). Với những trường hợp tán sỏi lần 2, tỉ lệ biến chứng cũng rất thấp, thường gặp nhất là Sốt và nhiễm trùng niệu.
Tuy nhiên, phương pháp này không được chỉ định cho những trường hợp sỏi thận có kích thước lớn. Mặc dù không được sử dụng rộng rãi, nhưng cũng có một số bác sĩ tán sỏi ngược dòng thành công cho một số bệnh nhân bị sỏi san hô (Mariani 2007).
2.3 Phẫu thuật nội soi
Những tiến bộ về kỹ thuật trong phẫu thuật nội soi cung cấp thêm một phương tiện có tiềm năng ứng dụng điều trị sỏi thận. Tuy nhiên, tiếp cận qua nội soi bụng hoặc sau phúc mạc được chỉ định khi kết quả mong đợi điều trị với tán sỏi ngoài cơ thể hoặc tán sỏi nội soi ngược dòng có khả năng thành công thấp.
Trong một số trường hợp, phẫu thuật nội soi lấy sỏi được xem là hợp lý và an toàn. Đây là các tình huống sỏi thận kết hợp với bệnh lý khúc nối, sỏi nằm trong túi thừa hoặc đài Thận ứ nước với chủ mô dãn mỏng, sỏi bể thận ngoại xoang ...
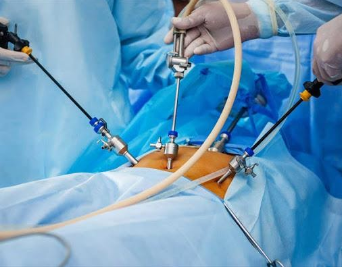
Ngoài những trường hợp này, phẫu thuật nội soi lấy sỏi thận vẫn còn rất hạn chế và không đạt được lợi ích như mong đợi. Theo Dasai và Asimo (2008) chỉ có khoảng 1% bệnh nhân được điều trị với phương pháp này. Chỉ định phổ biến nhất trong nhóm nghiên này là sỏi thận kết hợp đồng thời với bệnh lý khúc nối bể thận – niệu quản.
2.4 Mổ mở sỏi thận
Trước đây, hầu hết bệnh nhân bị sỏi thận có triệu chứng phải trải qua phẫu thuật mổ mở lấy sỏi. Những bệnh nhân có sỏi từ nhỏ đến trung bình được mở bể thận hoặc mở chủ mô thận lấy sỏi. Đối với sỏi kích thước lớn, sỏi thận phức tạp hoặc sỏi san hô đòi hỏi nhiều kỹ thuật phức tạp hơn như xẻ chủ mô thận theo đường vô mạch (anatrophic nephrolithotomy), mở bể thận kết hợp với xẻ chủ mô thận hoặc lấy sỏi và ghép thận tự thân.
Tuy nhiên, với tán sỏi ngoài cơ thể và các biện pháp điều trị nội soi với nhiều ưu điểm nổi bật đã làm giảm đáng kể vai trò của mổ mở trong điều trị sỏi thận. Hiện nay, mổ mở là chỉ định điều trị ít phổ biến nhất với sỏi đường niệu trên, là chọn lựa gần như cuối cùng khi các biện pháp điều trị khác không mang lại hiệu quả như mong đợi.
Matlaga và Assimo (2002) thống kê, chỉ có 0,7% các trường hợp mổ mở trong 986 phẫu thuật từ năm 1998 đến 2001. Tuy nhiên, mổ mở vẫn cần thiết ở những bệnh nhân có sỏi thận phức tạp. Trong hội nghị đồng thuận về sỏi bao gồm sỏi san hô bán phần và sỏi san hô toàn phần, điều trị ban đầu được khuyến cáo là PNL hoặc PNL kết hợp với tán sỏi ngoài cơ thể. Mở mở là biện pháp thay thế nếu phải can thiệp qua da hoặc nội soi nhiều lần để lấy sỏi.
2.5 Lấy sỏi thận qua da
Fennstrom và Johansson là người đầu tiên mô tả kỹ thuật tạo ra đường hầm vào thận để lấy sỏi vào năm 1976. Những nghiên cứu được thực hiện sau đó cho thấy PNL là một kỹ thuật thường quy trong điều trị bệnh nhân với sỏi lớn và phức tạp (Alken, 1981; Segura, 1982; Clayman, 1984).
Những tiến bộ trong kỹ thuật cũng như công nghệ mới tạo điều kiện cho bác sĩ phẫu thuật tiết niệu lấy sỏi thận qua da ngày càng thuận lợi và hiệu quả. Do những hiệu quả điều trị tốt hơn so với mổ mở, PNL dần dần thay thế mổ mở tại hầu hết trung tâm (Matlaga và Assimos, 2002).
Kiểm tra sức khỏe định kỳ giúp phát hiện sớm sỏi thận, từ đó có kế hoạch điều trị đạt kết quả tối ưu.